Współczesna implantologia stomatologiczna to bez wątpienia najdoskonalsza metoda odbudowy brakujących zębów, oferująca stabilność i estetykę nieosiągalną dla tradycyjnych protez. Mimo że dla większości pacjentów zabieg ten oznacza dożywotnie odzyskanie komfortu, jako specjaliści chirurgii i periodontologii musimy otwarcie mówić o ryzyku.
Każda ingerencja chirurgiczna jest procesem biologicznym, w którym organizm musi zintegrować ciało obce z żywą tkanką kostną. Zrozumienie potencjalnych powikłań nie służy budowaniu lęku, lecz stanowi fundament bezpieczeństwa pacjenta i sukcesu długoterminowego. Niniejsze opracowanie ma pomóc Państwu odróżnić fizjologiczne reakcje organizmu w fazie gojenia od stanów patologicznych, które wymagają natychmiastowej interwencji klinicznej.
Wczesne rozpoznanie patologii często pozwala na uratowanie implantu
i uniknięcie kosztownego leczenia naprawczego.
Katalog objawów: jak rozpoznać zagrożenie?

Odróżnienie fizjologicznego gojenia od procesu chorobowego wymaga czujności. Choć ból i obrzęk są naturalne w pierwszej fazie po zabiegu, istnieją sygnały, które wymagają natychmiastowej interwencji w gabinecie.
Objawy alarmowe:
Objawy wczesne i infekcyjne:
Utrzymujące się, intensywne zaczerwienienie i narastający obrzęk.
Wydzielina ropna (mleczny wysięg) o nieprzyjemnym zapachu.
Krwawienie z rany występujące kilka dni po zabiegu, co może sugerować nadkażenie krwiaka.
Objawy neurologiczne (uszkodzenia nerwów):
Mrowienie, drętwienie lub całkowity brak czucia w okolicy wargi dolnej, brody lub języka (parestezja).
Porada stomatologa: Jeśli doszło do ucisku nerwu bródkowego, proces regeneracji może trwać do 6 miesięcy. Wsparciem są preparaty z kompleksem witamin z grupy B, przyspieszające odbudowę włókien nerwowych. Niepokojące uczucie „przebiegania prądu” jest paradoksalnie dobrym sygnałem - świadczy o powrocie przewodnictwa.
Objawy mechaniczne i późne:
Ceną za zwłokę jest kość. Ignorowanie wysięgu ropnego lub zainfekowanego krwiaka prowadzi do gwałtownej resorpcji tkanki kostnej. Utrata podłoża kostnego wokół implantu jest procesem destrukcyjnym, który często uniemożliwia natychmiastową re-implantację i wymusza skomplikowaną, kosztowną odbudowę kości.
Czynniki ryzyka: choroby przewlekłe i styl życia
Implantologia to dziedzina interdyscyplinarna. Sukces zależy od stabilności metabolicznej organizmu, dlatego w naszej praktyce kładziemy ogromny nacisk na wywiad medyczny.
Do grup ryzyka należą:
Cukrzycy: Nieuregulowany poziom cukru dramatycznie zwiększa ryzyko infekcji i osłabia zdolność tkanek do gojenia. Istotny jest wskaźnik HbA1c (hemoglobina glikowana).
Osteoporoza: Sama w sobie nie jest przeciwwskazaniem, ale przyjmowane leki - bisfosfoniany oraz denosumab - modyfikują metabolizm kości. Wymagają one rygorystycznej diagnostyki CBCT w celu oceny gęstości kości.
Choroby autoimmunologiczne (Hashimoto, RZS): Specyfika gojenia u tych pacjentów wymaga ścisłej współpracy z endokrynologiem lub reumatologiem, aby zabieg trafił w moment stabilności układu odpornościowego.
Styl życia: Zażywanie substancji z nikotyną drastycznie ogranicza unaczynienie tkanek wokół wszczepu, co jest statystycznie najczęstszą przyczyną niepowodzeń u pacjentów ogólnie zdrowych.
Styl życia ma większe znaczenie niż sama metryka pacjenta. Statystycznie pacjent 70-letni z uregulowanymi chorobami ma wyższy odsetek sukcesów niż 40-latek z nieleczoną cukrzycą czy silnym nałogiem nikotynowym.Fundamentem bezpieczeństwa jest uregulowanie parametrów życiowych. Przy stabilnym poziomie HbA1c i precyzyjnej ocenie jakości kości w CBCT, pacjenci z grup ryzyka mogą cieszyć się nowym uśmiechem z bezpieczeństwem niemal identycznym jak u osób zdrowych.
Schorzenia okołowszczepowe: Peri-implant mucositis vs. Peri-implantitis

Zapalenia wokół implantów mają podłoże bakteryjne i wynikają z obecności biofilmu.
Peri-implant mucositis: Stan zapalny ograniczony do tkanek miękkich. Jest odwracalny, ale wymaga szybkiej reakcji higienizacyjnej.
Peri-implantitis: Proces destrukcyjny, w którym dochodzi do utraty kości. To najpoważniejsze zagrożenie dla trwałości leczenia.
Czy peri-implant mucositis może przejść w peri-implantitis?
Peri-implant mucositis może zwiększać ryzyko peri-implantitis, ponieważ utrzymujący się stan zapalny wywołany biofilmem jest uznawany za czynnik sprzyjający progresji do utraty kości u części pacjentów.
Jako implantolodzy z doświadczeniem preferujemy uzupełnienia przykręcane (screw-retained). Pozwalają one wyeliminować ryzyko "peri-implantitis cementowego", wywołanego przez resztki cementu pod dziąsłem. Ważny jest również prawidłowy profil wyłaniania (emergence profile), który musi umożliwiać pacjentowi swobodne nitkowanie i czyszczenie okolicy wszczepu.
Diagnostyka powikłań - standardy i technologie
Współczesna chirurgia nie może opierać się na domysłach. Trójwymiarowe obrazowanie to jedyny sposób na rzetelną ocenę sytuacji klinicznej.
W
Stomatologii Wichlińscy standardem pracy jest
tomografia komputerowa wiązki stożkowej (CBCT). Pozwala ona na:
Precyzyjną ocenę marginalnego ubytku kostnego w każdej płaszczyźnie.
Wykrycie peri-implantitis we wczesnej, bezbolesnej fazie.
Zastosowanie uzupełnień diagnostycznych z siarczanu baru, które pozwalają lekarzowi zobaczyć na skanie CT docelową pozycję przyszłego zęba względem kości (tzw. implantologia sterowana protetycznie).
Diagnostyka przedoperacyjna jako gwarancja bezpieczeństwa
Dokładne planowanie przed zabiegiem chroni lekarza przed błędami technicznymi, a pacjenta przed ryzykiem uszkodzenia struktur anatomicznych, takich jak nerwy czy dno zatoki szczękowej.
Możliwości leczenia i techniki eksplantacji

Zachowanie implantu jest celem leczenia w sytuacjach, w których możliwe jest przywrócenie stabilnych warunków biologicznych i mechanicznych. W przypadkach zaawansowanej utraty kości lub braku osteointegracji konieczna bywa atraumatyczna eksplantacja implantu, której celem jest ograniczenie dalszej resorpcji kości i zachowanie warunków do ewentualnej przyszłej odbudowy.
Trwałość leczenia implantologicznego zależy nie tylko od jakości kości, ale również od stanu tkanek miękkich wokół implantu. Czynnikiem ochronnym jest odpowiednia szerokość dziąsła zrogowaciałego. Jego niedobór sprzyja przemieszczaniu się ruchomej śluzówki pod wpływem napięcia mięśni i wędzidełek policzka, co może prowadzić do odsłonięcia powierzchni implantu i zwiększenia podatności na kolonizację bakteryjną.
W takich przypadkach stosujemy wolny przeszczep dziąsła (FGG - Free Gingival Graft. Jest to niezbędne, aby wyeliminować tzw. pull syndrome (zespół pociągania). Przyczepy mięśniowe mogą odciągać ruchomą śluzówkę od implantu, tworząc szczelinę dla bakterii. FGG tworzy strefę stabilnego dziąsła zrogowaciałego, chroniąc szczelność systemu.
Procedura: Pobieramy fragment tkanki nabłonkowej z podniebienia twardego pacjenta i przeszczepiamy go w okolicę implantu.
Efekt: Stworzenie stabilnej, odpornej mechanicznie bariery, która chroni kość przed infekcją.
Regeneracja: W sytuacjach złożonych, np. przy podnoszeniu dna zatoki szczękowej (sinus lift otwarty), chronimy błonę Schneidera i stosujemy materiały kościozastępcze (np. BegoOss) wzbogacone o frakcję PRF (osocze bogatopłytkowe), co radykalnie przyspiesza gojenie.
Leczenie periodontologiczne i FGG: W przypadku deficytu dziąsła stosuje się wolny przeszczep dziąsła (FGG).
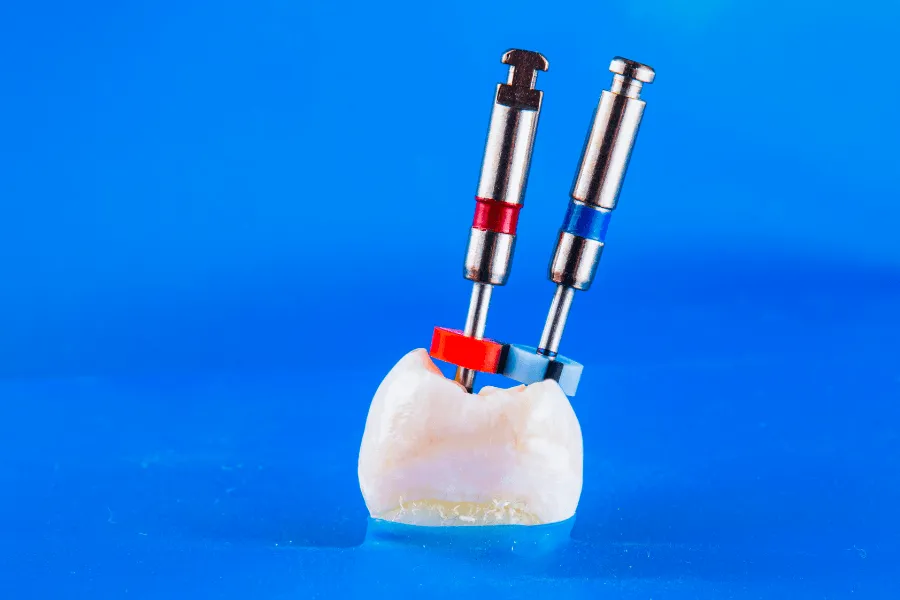
Metody usuwania implantów:
Metoda Counter-Torque: Wykorzystuje odwrotny moment obrotowy w zakresie 100-200 Ncm. Jest to najmniej inwazyjny sposób, pozwalający „wykręcić” implant bez usuwania kości.
Piezochirurgia: Wykorzystuje mikrowibracje ultradźwiękowe. Jej zaletą jest cięcie selektywne - urządzenie przecina twardą tkankę kostną, pozostawiając miękkie tkanki i nerwy nienaruszone.
Metoda trepanowa: Chirurgiczne usunięcie cienkiego pierścienia kości wokół implantu - stosowana w ostateczności przy złamanych lub silnie zintegrowanych wszczepach.
Zastosowanie metod takich jak piezochirurgia czy counter-torque przy użyciu preparatów regeneracyjnych (jak
PRF - bogatopłytkowa fibryna) pozwala zachować podłoże kostne, co jest krytyczne dla możliwości ponownego wszczepienia implantu w przyszłości.
Profilaktyka i zalecenia pozabiegowe
Sukces implantologii to partnerstwo. W topowych klinikach jak Stomatologia Wichlińscy, dzięki rygorystycznym procedurom, odsetek powikłań spada poniżej 0,5%.
Dekalog bezpieczeństwa pacjenta:
Antybiotykoterapia: bezwzględne dokończenie cyklu (5-7 dni), nawet jeśli czujesz się świetnie.
Higienizacja: Profesjonalne czyszczenie zębów przed zabiegiem radykalnie zmniejsza liczbę bakterii w jamie ustnej.
Aktywność fizyczna: Przez pierwsze dni unikaj intensywnego cardio (bieganie, siłownia), które podnosi ciśnienie i może spowodować krwawienie. Zalecane są spokojne spacery, które poprawiają krążenie i wspomagają gojenie.
Profil wyłaniania: Konstrukcja korony protetycznej musi być zaprojektowana tak, aby pacjent fizycznie mógł dotrzeć tam szczoteczką. Jeśli profil jest zbyt szeroki lub nieszczelny, higiena jest niemożliwa, co prowadzi do utraty implantu.
Czy nieprzyjęty implant moze wynikać z błędu lekarza?

Nawet przy idealnie wykonanym zabiegu może dojść do braku osteointegracji z przyczyn biologicznych. Błąd lekarza zachodzi wtedy, gdy zostaną złamane procedury (np. brak CBCT, brak sterylności).
Jakie są najczęstsze błędy przy implantach?
Z punktu widzenia etyki lekarskiej i prawa, brak wykonania tomografii komputerowej wiązki stożkowej (CBCT) przed zabiegiem jest uznawany za rażące niedopełnienie standardów należytej staranności.
CBCT pozwala na:
Trójwymiarowe zwymiarowanie kości (wykluczenie ryzyka perforacji).
Lokalizację struktur krytycznych: kanału nerwu żuchwowego i zatok szczękowych.
Zastosowanie szablonów implantologicznych, które skracają czas zabiegu - im krócej tkanka jest otwarta, tym mniejsze ryzyko wnikania bakterii.
Brak rzetelnej diagnostyki obrazowej był jednym z elementów wyznaczających wyrok Sądu Apelacyjnego w Gdańsku, gdzie za błędy w leczeniu implantologicznym zasądzono łącznie 242 720 PLN (w tym 150 000 PLN zadośćuczynienia i 92 720 PLN odszkodowania).
Pacjenci często pytają o:
Czy implant może „odrzucić się” po latach?

Implant może stracić stabilność po latach, jeśli rozwinie się peri-implantitis z utratą kości, dojdzie do przewlekłego przeciążenia protetycznego albo pojawią się warunki sprzyjające utrzymywaniu biofilmu w okolicy wszczepu. W takich przypadkach istotne jest ustalenie, czy dominują czynniki zapalne, mechaniczne, czy mieszane.
Co oznacza drętwienie wargi lub brody po implantacji?

Drętwienie wargi lub brody po implantacji może oznaczać podrażnienie lub ucisk struktur nerwowych, dlatego wymaga oceny lekarskiej, zwłaszcza jeśli utrzymuje się po ustąpieniu znieczulenia lub ma charakter narastający.
Co robić, gdy implant zaczyna się ruszać?

Należy niezwłocznie zgłosić się do chirurga. Ruchomy implant musi zostać usunięty - zwlekanie doprowadzi do rozległej infekcji i zniszczenia kości, co zamknie drogę do dalszego leczenia.
Twój uśmiech zasługuje na najwyższe standardy.

W naszej klinice w Krakowie jak i Gorlicach stawiamy na pełną transparentność, doświadczenie i nowoczesną diagnostykę CBCT, aby maksymalnie zminimalizować ryzyko powikłań. Jeśli zauważasz u siebie niepokojące objawy lub potrzebujesz specjalistycznego leczenia peri-implantitis bądź bezpiecznego usuwania implantu zęba - zapraszamy na konsultację. Rozwiązujemy trudne przypadki z empatią i pełnym profesjonalizmem.
Masz wątpliwości dotyczące swojego implantu lub odczuwasz niepokój po zabiegu wykonanym w innej placówce?
Zapraszamy na rzetelną konsultację diagnostyczną w Stomatologii Wichlińscy. Nasze doświadczenie kliniczne i zaawansowane zaplecze technologiczne pozwalają nam skutecznie diagnozować i leczyć nawet najbardziej złożone powikłania implantologiczne. Twoje zdrowie i bezpieczeństwo są dla nas priorytetem.